Презентація на тему «Туберкульоз» (варіант 1)

Туберкульоз

24 березня 1882 року Роберт Кох на засіданні Берлінського фізіологічного суспільства доповів про збудника туберкульозу – мікобактерію туберкульозу (Mycobacterіum tuberculosіs)

Історія боротьби
1895 рік – відкриття В.К. Рентгеном в Х-променів, що дало можливість проводити об'єктивну діагностику туберкульозу легенів, внутрішніх органів, костей і суглобів.
1919 рік – Кальметт та Герен вивели ослаблений штам мікобактерії для вакцинації (вакцина БЦЖ).
1944 рік – відкриття стрептоміцину українським бактеріологом, уродженцем Вінницької області, Соломоном Ваксманом.
З 1954 року в широку практику ввійшли ПАСК, ізоніазід, тибон, з 1967 року почато застосування найефективнішого протитуберкульозного препарату – ріфампіціну.

Етіологія туберкульозу
Туберкульоз – інфекційне захворювання, збудником якого майже в 95% випадків є Mycobacterіum tuberculosіs
(від латинського слова tuberculum – “горбок”, для туберкульозу характерна наявність горбків в органах і тканинах).

Етіологія туберкульозу
Мікобактерії відносяться до сімейства променистих грибів, широко розповсюджених у природі
Патогенними для людини є також Mycobacterіum bovіs та Mycobacterіum afrіcanum
Mycobacterіum tuberculosіs (МБТ) мають вигляд тонких, трохи вигнутих, паличок довжиною 0,8-5 мкм, товщиною 0,3-0,5 мкм
МБТ не утворюють спор і капсул.

Етіологія туберкульозу
При мікроскопічному дослідженні мокротиння збудники туберкульозу видні як паличкоподібні утворення червоного кольору (зберігають барвник після промивання пофарбованих препаратів кислотою або спиртом).
Туберкульозні мікобактерії можуть залишатися в тканинах у неактивному стані, зберігаючи життєздатність багато років.
Найважливішою їхньою особливістю є кислото-, спирто- і лугостійкість.
МБТ – аероби, для їхнього нормального розвитку необхідний кисень.
Розмноження МБТ відбувається шляхом простого поділу, рідше – брунькуванням. Цикл простого поділу триває 20-24 години.

Стійкість МБТ в зовнішньому середовищі
МБТ чутливі
до сонячного проміння,
УФ опромінення,
впливу високих температур
розчинів, що містять хлор

Стійкість МБТ в зовнішньому середовищі
При відсутності сонячного світла МБТ зберігають життєздатність протягом декількох місяців (на сторінках книг – до 3 місяців);
до 10 днів можуть зберігатися у вуличному пилу.
Під впливом прямих сонячних променів МБТ гинуть через 1-1,5 години,
при ультрафіолетовому опроміненні – через 2-3 хвилини.
Розсіяне сонячне світло вбиває МБТ через 40-80 днів

При нагріванні
до 60С МБТ гинуть протягом 30-50 хвилин,
до 80С – протягом 5 хвилин,
кип'ятіння вбиває МБТ протягом декількох хвилин.
сухожар (100С) убиває МБТ тільки через 1 годину
Висушування, гниття та низькі температури МБТ переносять добре. При температурі – 23С вони зберігаються до 7 років.
Найбільш ефективними дезінфікуючими засобами є препарати, що містять хлор.
Стійкість МБТ в зовнішньому середовищі-2

Епідеміологія
Основне джерело інфекції –
хворі легеневою формою туберкульозу,
у мокротинні яких виявляють МБТ

Шляхи передачі ТБ
аерогенний шлях - більше 95% :
- повітряно-краплинний
- повітряно-пиловий
РІДКО:
аліментарний (при вживанні не пастеризованого молока від хворих корів);
контактний (через ушкоджену шкіру або слизові оболонки).

Механізм інфікування
При кашлі утворюються дрібні крапельки (інфекційні частки респіраторного секрету менш 5 мкм у діаметрі, у яких перебувають збудники ТБ).
Під час одного кашльового поштовху може утворюватися до 3 тис. таких крапельок. Крапельки можуть протягом довгого часу залишатися в повітрі.
Зараження зазвичай відбувається у приміщеннях. Крапельки настільки малі, що проникають в альвеоли легенів, де починається розмноження мікобактерій.

Інфікування та захворюваність
9 мільйонів захворівших на рік
2 млрд. інфікованих

ТБ не передається
через їжу й воду,
статевим шляхом,
через кров при переливанні,
через укуси комарів.

Ризик інфікування зумовлює
кількість та вірулентність МБТ
тривалість контакту із хворим, що виділяє бактерії
імунні властивості організму
Ризик зараження в чутливого до інфекції людини, що має тривалі тісні контакти в приміщенні з бацилярним хворим ТБ, досить високий
Ризик інфікування від абацілярного хворого ТБ легких низький, а від хворого із поза легеневим ТБ – ще нижче
Інфіковано туберкульозною інфекцією до 30% населення земної кулі, а занедужають туберкульозом протягом всього життя тільки 5-10% з них

Інфіковано туберкульозною інфекцією до 30% населення земної кулі, а занедужають туберкульозом протягом всього життя тільки 5-10% з них

Патогенез
При потраплянні в дихальні шляхи великого числа МБТ, починається взаємодія між збудником і імунною системою людини. В альвеолах МБТ поглинаються макрофагами, усередині яких починається швидке розмноження збудника.
Зруйнувавши макрофаги, МБТ виходять у міжклітинний простір, звідки попадають у лімфатичні посудини, потім у кровоносне русло. З кровообігом МБТ поширюються по всіх органах.
Зазвичай імунна система протягом 2 - 6 тижнів зупиняє розмноження й подальше поширення МБТ.
Людина стає інфікованою, але не хворіє на туберкульоз: не пред'являє скарг, рентгенологічно в неї немає змін у легенях, особа не представляє епідеміологічної небезпеки.
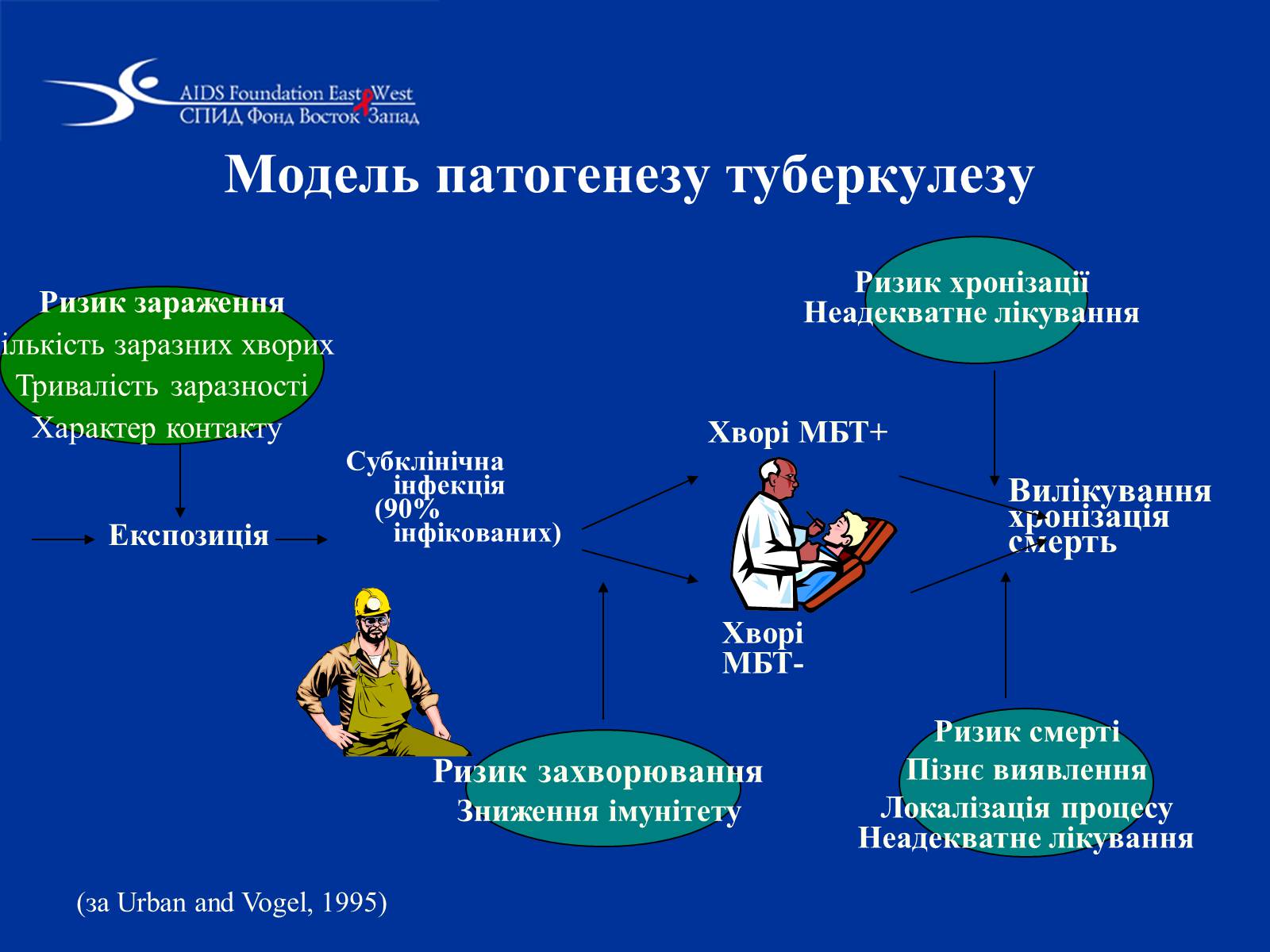
Модель патогенезу туберкулезу
Експозиція
Субклінічна інфекція
(90% інфікованих)
Хворі МБТ+
Хворі МБТ-
Вилікування
хронізація
смерть
Ризик зараження
Кількість заразних хворих
Тривалість заразності
Характер контакту
Ризик захворювання
Зниження імунітету
Ризик хронізації
Неадекватне лікування
(за Urban and Vogel, 1995)
Ризик смерті
Пізнє виявлення
Локалізація процесу
Неадекватне лікування

Туберкульоз –
це стан, при якому є клінічні симптоми або ознаки ураження одного або декількох органів.
Це відбувається у зв'язку з тим, що МТБ починають розмножуватися і їх стає настільки багато, що імунітет не в змозі з ними впоратися.

Клінічна картина захворювання
Залежить від локалізації
Туберкульоз легенів
Позалегеневий туберкульоз
ТБ лімфовузлів;
ТБ нирок;
ТБ хребта та кісток;
Туберкульозний менінгіт;
ТБ черева.
Міліарний ТБ (діти, пацієнти з виснаженням, ВІЛ-інфіковані)

Первинний туберкульоз
Внаслідок першої зустрічі з M. tuberculosіs формується первинний туберкульоз
Протікає з обов'язковим ураженням лімфатичної системи, характеризується недосконалістю імунної відповіді, схильністю до генералізації, а після вироблення імунітету, можливістю самолікування
Зустрічається переважно в дитячому віці та у ВІЛ-інфікованих осіб у стадії вираженої імуносупресії.
Найбільш частою клінічною формою є туберкульоз внутрішньо грудних лімфатичних вузлів
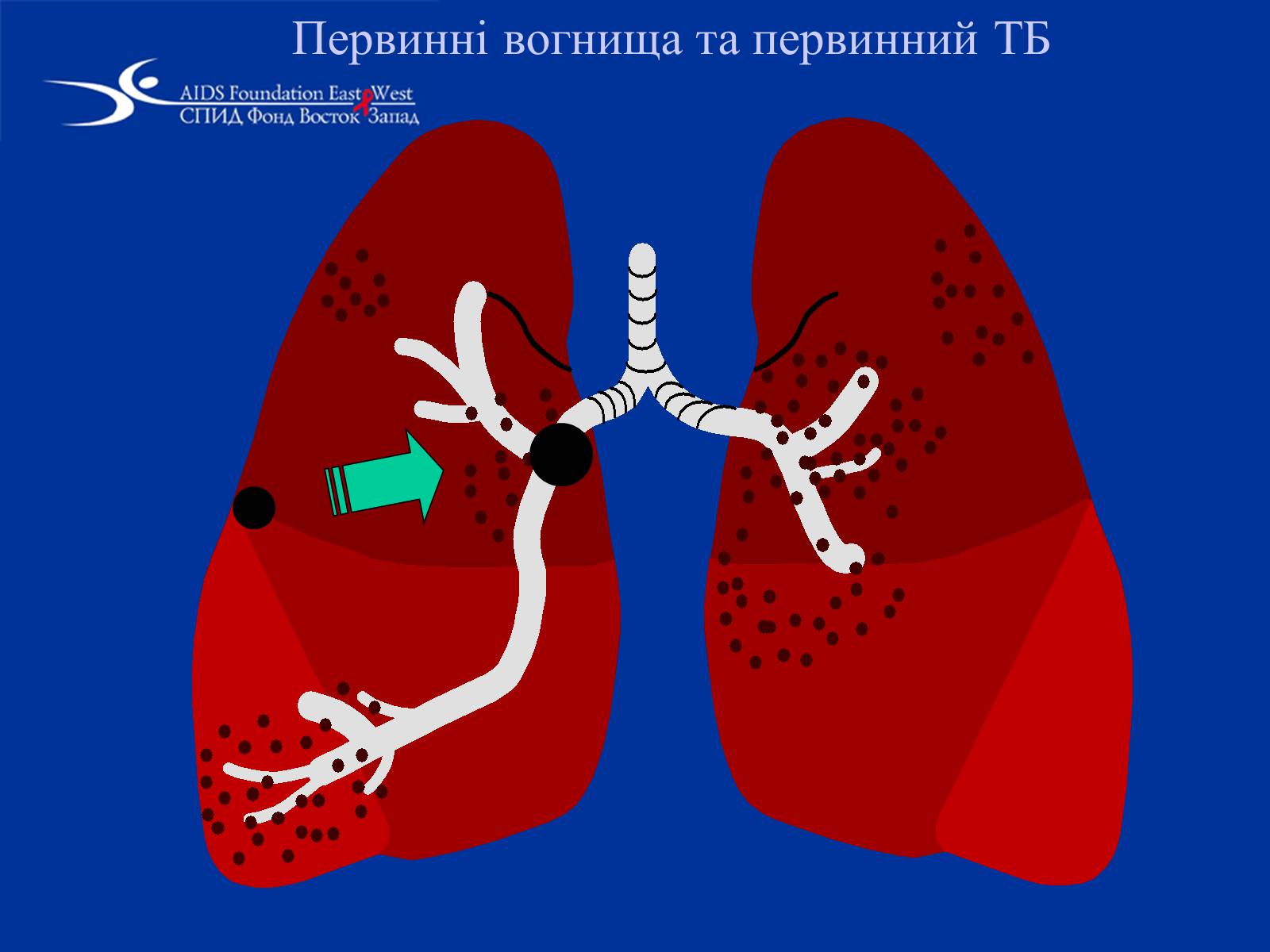
Первинні вогнища та первинний ТБ
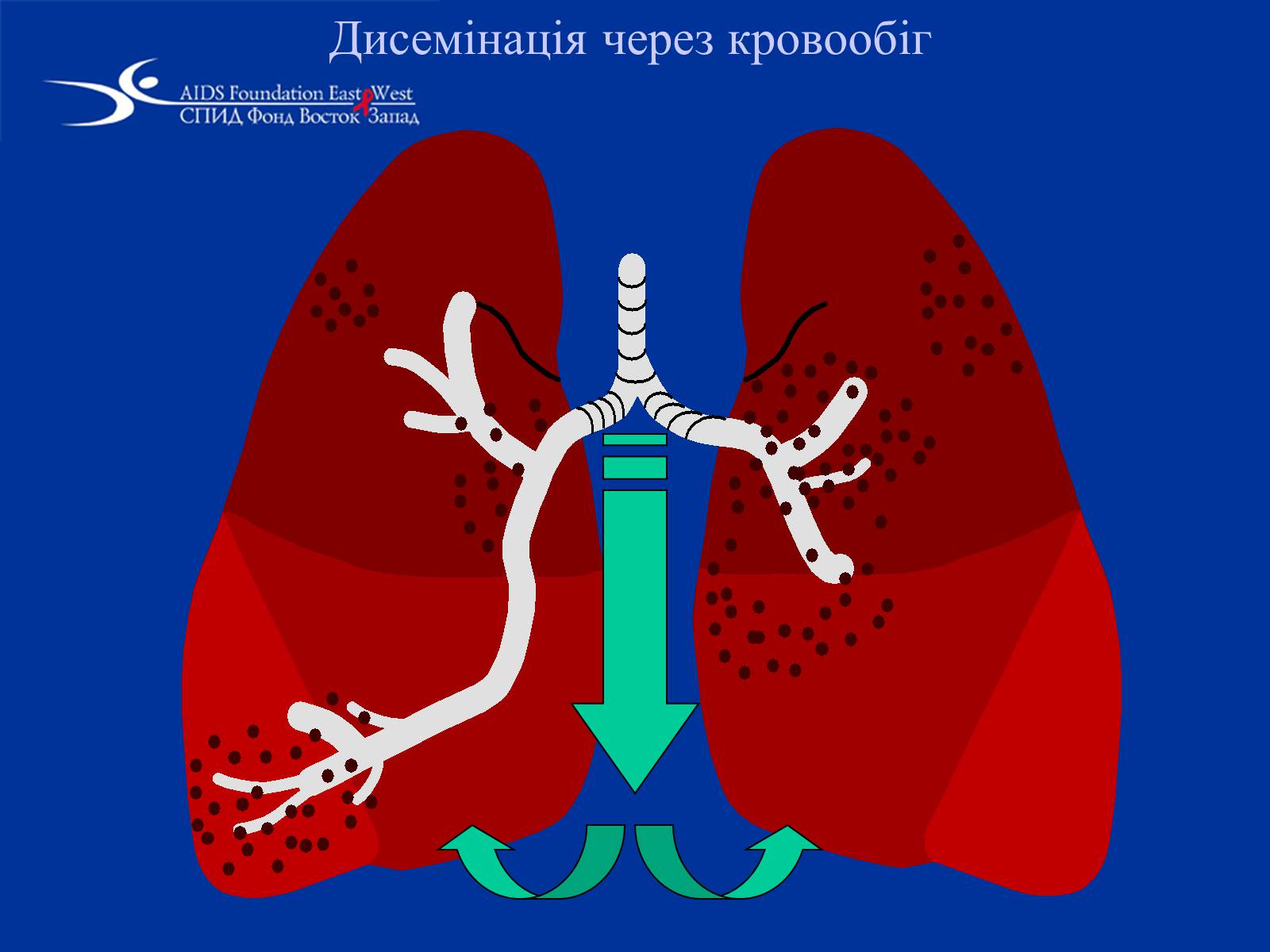
Дисемінація через кровообіг
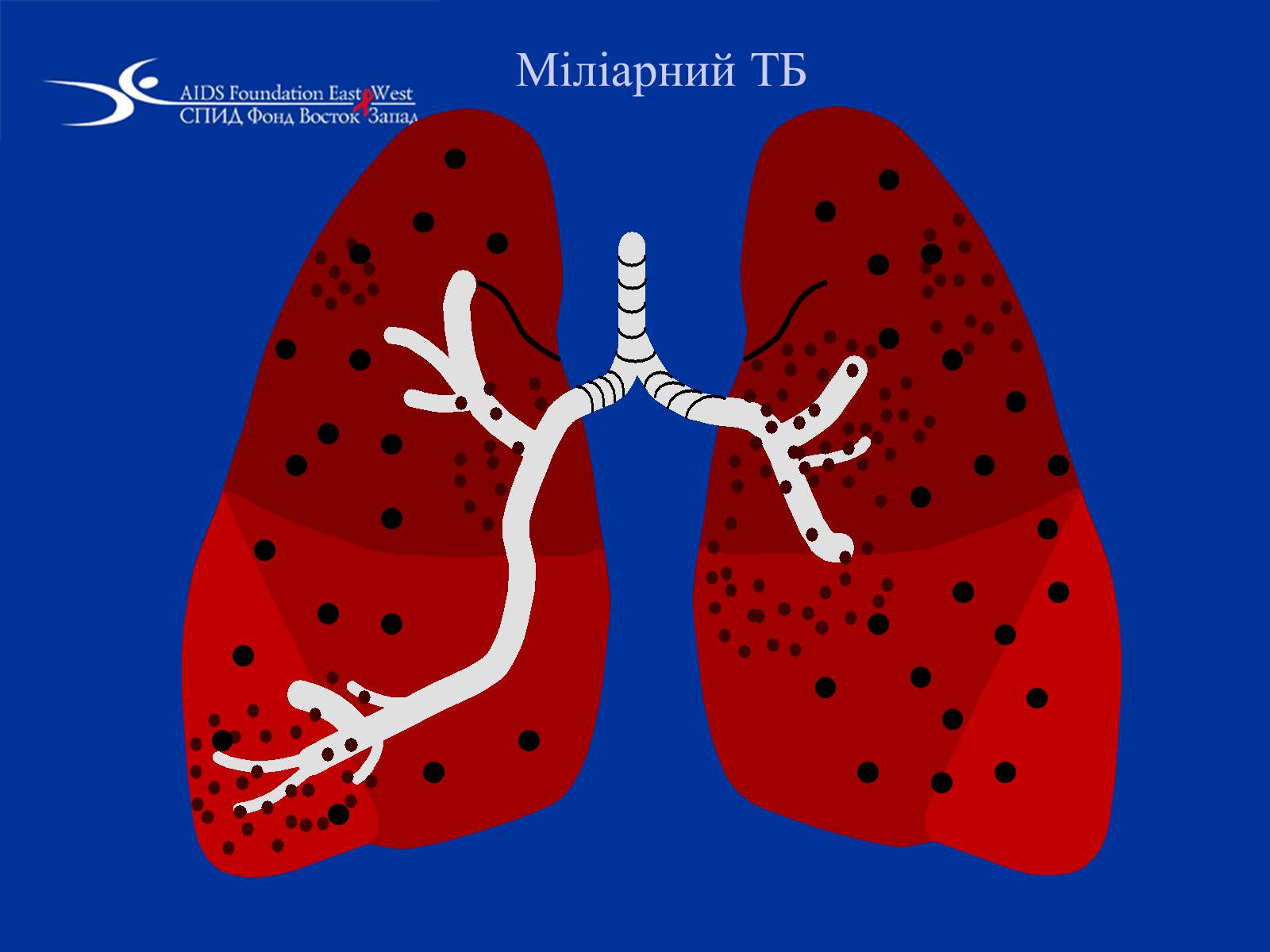
Міліарний ТБ
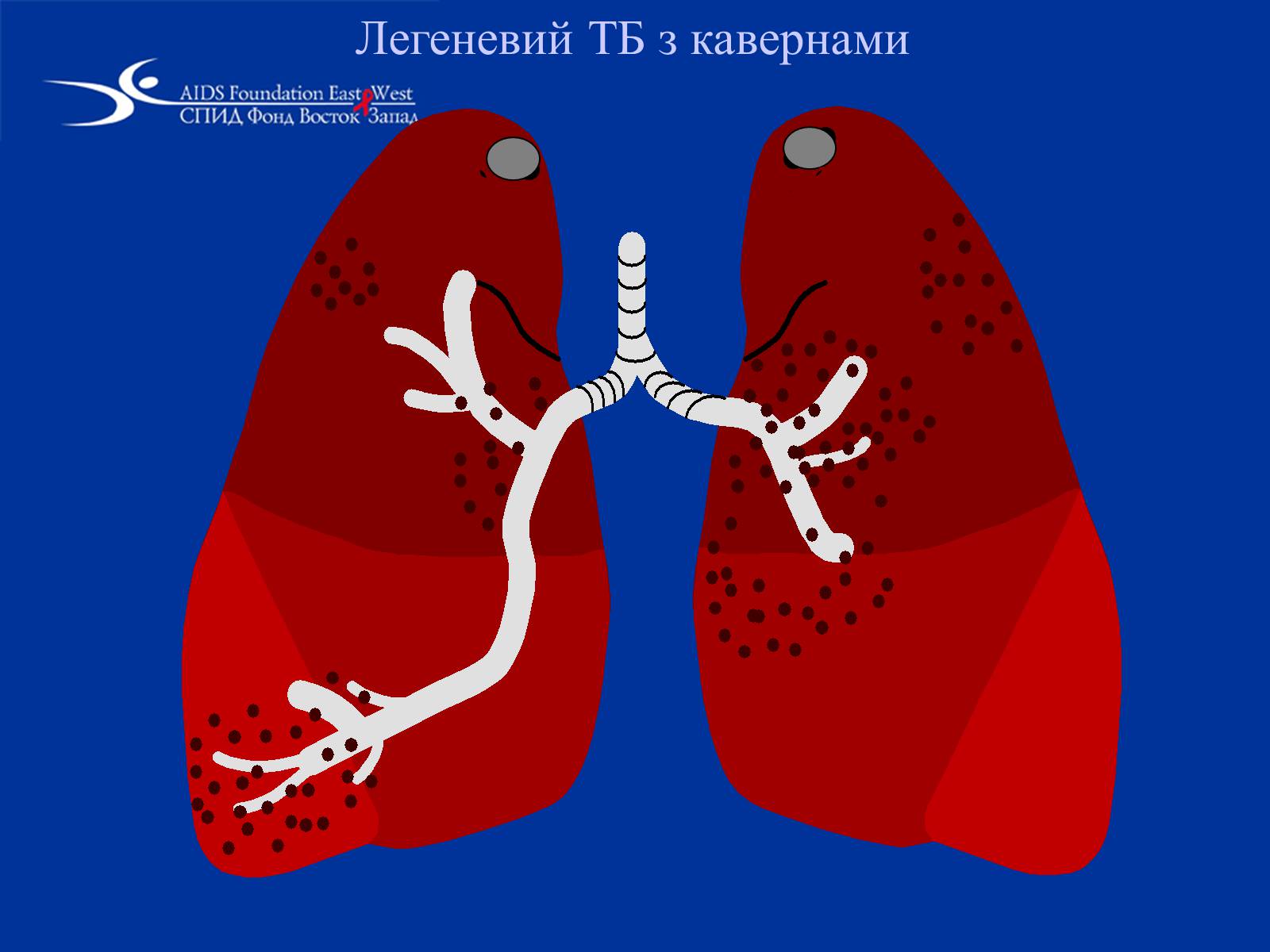
Легеневий TБ з кавернами
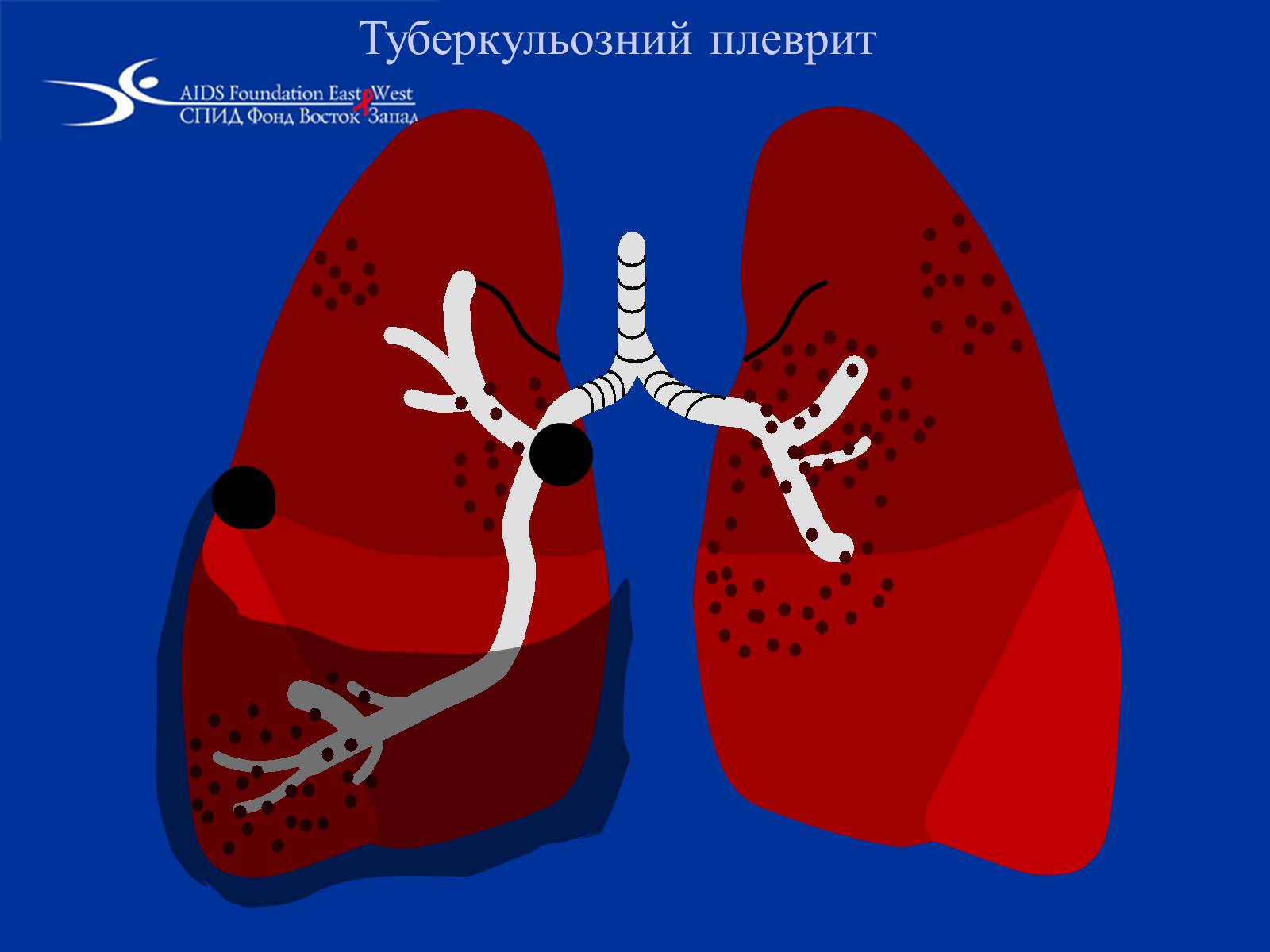
Туберкульозний плеврит

Вторинний туберкульоз
Розвивається на тлі придбаного імунітету після перенесеної первинної інфекції.
Може розвинутись в результаті реактивації старого туберкульозного вогнища або повторного зараження
Реактивація – мікобактерії, що перебували в організмі певний час, почали розмножуватися.
Реактивація може відбутися як реакція на ослаблення імунної системи (ВІЛ-інфекція, виснаження, стрес)
Сприяють супутні захворювання, переохолодження, лікування імунодепресантами, фізичні та психічні травми

Реінфекція – повторне зараження людини, що раніше вже перенесла первинну інфекцію.
Ознаки вторинного ТБ – велике ураження легенів, утворення каверн; наявність мікобактерії туберкульозу в мокротинні; ураження верхніх часток легенів; звичайна відсутність збільшення внутрішньо грудних лімфатичних вузлів.
Вторинний туберкульоз-2

Виявлення та діагностика туберкульозу
Виявлення – це комплекс організаційних та епідеміологічних захолодів з відбору людей, у яких можливий туберкульоз (скринінг).
Діагностика туберкульозу – це клінічні заходи з встановлення або спростування діагнозу туберкульозу у відібраних осіб.

Виявлення туберкульозу Активний метод
Поголовне обстеження якого-небудь контингенту
В Україні за офіційною статистикою 50-60% хворих на ТБ виявляється під час профілактичних оглядів.
1) Рентгенологічне обстеження – основний метод в установах виконання покарань.
- є умови для 100% обстеження підлягаючого контингенту,
- високий ризик захворювання на туберкульоз,
- велике процентне співвідношення виявлених хворих до обстеженого контингенту,
- виявляє захворювання на ранніх стадіях розвитку.
2). Опитування на наявність симптомів захворювання.
3). Туберкулінодіагностика за допомогою постановки проб Манту з 2 ТО.

1) Збір скарг і анамнезу, об'єктивне дослідження хворого.
2) 3-кратне мікроскопічне дослідження мазків мокротиння на КСБ.
КСБ – кислотостійкі бактерії, до яких відноситься і мікобактерія туберкульозу. В умовах епідемії КСБ, виявлені в мокротинні хворого з підозрою на ТБ, вважаються мікобактеріями туберкульозу – МБТ.
3) Рентгенологічне дослідження органів грудної клітини.
Виявлення туберкульозу-2 “За звертанням"

Методи діагностики туберкульозу
1. Об'єктивне дослідження пацієнта
Для туберкульозу не існує специфічних клінічних ознак.
Основою діагностики та верифікації діагнозу туберкульозу є дослідження мокротиння.
2. Мікроскопія мокротиння – швидкий, простий і недорогий метод виявлення хворих ТБ і діагностики цього захворювання.
Пацієнти з КСБ+ у мазку є найбільш заразними, саме їх потрібно виявляти в 1-у чергу.
Пацієнти, позитивні по культурі, представляють значно меншу небезпеку для оточуючих, повинні бути виявлені по культурі та рентгенологічних даних.
3. Рентгенологічне дослідження органів грудної клітки

Стратегії боротьби з туберкульозом
З ініціативи ВООЗ була розроблена стратегія контролю над туберкульозом, що гарантує найкращий з існуючих спосіб застосування протитуберкульозних препаратів, – короткострокове лікування під безпосереднім спостереженням – DOTS (Dіrectly Observed Treatment Short-course).

5 компонентів стратегія DOTS
Постійна підтримка програми боротьби з туберкульозом з боку уряду та регіональних органів охорони здоров'я.
Виявлення випадків захворювання туберкульозом за допомогою мікроскопічного дослідження мокротиння всіх хворих, які звернулися в медичну установу з підозрою на туберкульоз.

5 компонентів стратегія DOTS-2
Проведення стандартного режиму лікування від 6 до 8 місяців у всіх хворих з позитивним мазком мокротиння під безпосереднім спостереженням медичних працівників.
Регулярне, безперервне забезпечення всіма необхідними протитуберкульозними препаратами.
Стандартна система реєстрації та звітності для проведення оцінки як результатів лікування, так і програми боротьби з туберкульозом у цілому.

Мета ДОТС стратегії
виявлення 70% бацилярних форм туберкульозу (серед всіх форм туберкульозу)
та
досягнення припинення бактеріовиділення в 85% хворих.

Стратегія СТОП-ТБ (з 2006 р.)
Компоненти стратегії СТОП-ТБ:
Поліпшення якості впровадження ДОТС стратегії.
Рішення завдань по боротьбі з ВІЛ-асоційованим ТБ, ТБ із множинною стійкістю до ліків та іншими спеціальними проблемами.
Посилення системи охорони здоров'я.
Залучення всіх медичних установ до боротьби з туберкульозом.
Підтримка пацієнтів та залучення громадськості.
Проведення досліджень та заохочення до їхнього проведення.

Мета стратегії СТОП-ТБ
зменшення показників глобальної поширеності ТБ до 2050 року до 1 випадку на 1 млн. населення в рік та смертності від ТБ до 2015 року на 50% у порівнянні з 1990 роком;
встановити діагноз 75 % хворим туберкульозом із прогнозованої кількості та вилікувати 85% таких хворих.

Адаптована ДОТС-стратегія в Україні передбачає
Політичну та фінансову підтримку програми боротьби з ТБ забезпечувати на рівні Уряду та адміністративних територій країни.
2. Виявлення хворих з активними формами туберкульозу здійснювати:
по зверненню до лікувально-профілактичних установ (ЛПУ) методом мікроскопії мазку і рентгенфлюорографії;
шляхом проведення туберкулінодіагностики серед груп ризику у дітей;
шляхом проведення скринінгової флюорографії або мікроскопії мазку серед груп ризику у дорослих;

Адаптована ДОТС-стратегія в Україні передбачає-2
3. Діагностику туберкульозу здійснювати шляхом:
проведення мікроскопії мазка;
посіву мокротиння і визначення чутливості мікобактерій туберкульозу до антимікобактеріальних препаратів;
рентгенологічної діагностики;
використання інших лабораторних і інструментальних методів дослідження (за показниками).

4. Лікування хворих туберкульозом забезпечувати шляхом:
- проведення стандартизованого контрольованого короткострокового режиму під безпосереднім контролем медичного працівника;
- призначення п'ятикомпонентного стандартизованого контрольованого режиму антимікобактеріальної терапії хворим важкими формами туберкульозу;
- проведення стандартизованого п'яти-, шостикомпонентного режиму антимікобактеріальної терапії хворим мультирезистентним туберкульозом
- призначення хірургічного лікування туберкульозу за показниками;
Адаптована ДОТС-стратегія в Україні передбачає-3

- здійснення контролю за ефективністю лікування за допомогою когортного аналізу;
- проведення лікування в інтенсивній фазі переважно в стаціонарі, у фазі продовження – переважно амбулаторно під контролем медичного працівника;
- надання дозволу на призначення препаратів ІІ ряду за рішенням консиліуму обласних протитуберкульозних диспансерів;
- здійснення паліативного лікування хворим з розширеною медикаментозною резистентністю у випадку неможливості призначення чотирьох антимікобактеріальних препаратів І й ІІ ряду.
Адаптована ДОТС-стратегія в Україні передбачає-4

5. Забезпечення протитуберкульозних установ антимікобактеріальними препаратами проводити за рахунок Державного бюджету України й залучення позабюджетних засобів.
6. Моніторинг за туберкульозом здійснювати шляхом:
- створення національного та регіонального комп'ютерного реєстру хворих туберкульозом;
- створення системи моніторингу ефективності програми боротьби з туберкульозом;
- здійснення моніторингу діагностичних та лікувальних заходів;
- затвердження та впровадження рекомендованих ВООЗ обліково-звітних статистичних форм.
Адаптована ДОТС-стратегія в Україні передбачає-5

7. Профілактику туберкульозу проводити шляхом:
- призначення хіміопрофілактики контактним, інфікованими мікобактеріями туберкульозу дітям, особам, які віднесені до контингентів групи ризику щодо захворювання туберкульозом та ВІЛ-інфікованим;
- вакцинації та ревакцинації вакциною БЦЖ.
8. Заходи щодо запобігання поширення ВІЛ-асоційованого туберкульозу здійснювати шляхом координації національних програм з туберкульозу та ВІЛ/СНІДу.
Адаптована ДОТС-стратегія в Україні передбачає-6

Лікування хворих на туберкульоз
Вчасно почате та правильно проведене лікування хворого дозволяє:
попередити інвалідність,
можливі ускладнення,
летальний результат.
знизити масштаби поширення захворювання.
Мета протитуберкульозної хіміотерапії:
- лікування випадків туберкульозу та запобігання розвитку медикаментозної резистентності (стійкості) МБТ.

Основні принципи лікування туберкульозу:
Лікування є комплексним (призначення 3 - 4 - 5 протитуберкульозних препаратів) з метою попередження розвитку лікарської стійкості (ЛС) МБТ до застосовуваних ПТП, проводиться за стандартними схемами.
Монотерапія при лікуванні туберкульозу неприпустима, тому що сприяє розвитку ЛС.
Лікування туберкульозу проводиться не менш 6 місяців (ціль – попередження розвитку рецидиву).

Курс лікування складається із двох фаз: інтенсивної й підтримуючої.
Ціль ІФ – припинення виділення МБТ (конверсії мазку мокротиння). У цій фазі призначається не менш 4 ПТП.
У підтримуючій фазі (ПФ) лікування потрібне менша кількість ПТП, але протягом тривалого часу.
З метою впливу на персистуючі форми МБТ необхідно проводиться підтримуюча фаза лікування.
При недотриманні строків лікування збережені мікобактерії можуть викликати новий епізод туберкульозу (рецидив) і набути стійкість до препаратів.
Основні принципи лікування туберкульозу-2:

Протитуберкульозні препарати першого ряду
Ізоніазид (H)
Етамбутол (E)
Ріфампіцин (R)
Стрептоміцин (S)
Піразинамід (Z)
Тіацетазон (Т)

Протитуберкульозні препарати
другого ряду
Аміноглікозиди:
Канаміцин
Амікацин
Капреоміцин
Хінолони:
Офлоксацин
Ципрофлоксацин
Ломефлаксоцин
Левофлоксацин
Спарфлоксацин
Тіоміди:
Протіонамид
Етіонамид
Інші:
Циклосерін
ПАСК
Ріфабутин

Забезпечення дотримання режиму лікування
Безпосередній контроль за прийомом препаратів як в інтенсивній, так і в підтримуючий фазі.
Співробітництво з боку хворого – ключовий фактор у досягненні успіху лікування.
Медпрацівник має нести відповідальність за проведення контролю лікуванням

Прихильність до лікування
Пацієнт дотримується рекомендованого курсу лікування, приймає всі призначені ліки протягом усього необхідного часу.
Туберкульоз практично завжди виліковний, якщо пацієнт сприяє лікуванню ТБ.
Несприяння лікуванню – нездатність або відмова пацієнта приймати призначене лікування.

Наслідки поганої прихильності до лікування
пацієнт довго залишається хворим або може захворіти ще більш важкою формою ТБ;
хворий продовжує заражати інших;
сприяє розвитку та поширенню мультирезистентного ТБ;
може привести до смерті хворого в результаті частих перерв у лікуванні.

Чинники порушень режиму лікування
Низький рівень знань пацієнта
Особисті переконання
Низький рівень санітарної культури
Відсутність навичок та вміння турбуватись про себе
Погані взаємовідносини з медичними працівниками
Слабка мотивація до лікування (відсутність житла, грошей на проїзд, та ін.)
Отримання вторинних пільг із захворювання (встановлення інвалідності та отримання пенсії з інвалідності)