Презентація на тему «Генетика человека» (варіант 2)

Генетика человека. Диагностирование пороков развития человека и их коррекция.

Гене́тика человека — раздел генетики, изучающий закономерности наследования и изменчивости признаков у человека, тесно связанный с антропологией и медициной. Эту отрасль условно подразделяют на антропогенетику, изучающую наследственность и изменчивость нормальных признаков человеческого организма, и медицинскую генетику. Генетика человека связана также с эволюционной теорией, так как исследует конкретные механизмы эволюции человека и его место в природе, вместе с психологией, философией и социологией. Из направлений человечекой генетики наиболее интенсивно развиваются цитогенетика, биохимическая генетика, иммуногенетика, генетика высшей нервной деятельности, физиологическая генетика.

В генетике человека вместо классической гибридологического анализа применяют генеалогический метод, который состоит в анализе распределения в семьях (точнее, в родословных) лиц, обладающих данным признаком (или аномалией) и не обладающих им, что раскрывает тип наследования, частоту и интенсивность проявления признака и так далее. При анализе семейных данных получают также цифры эмпирического риска, то есть вероятность обладания признаком в зависимости от степени родства с его носителем. Генеалогическим методом уже показано, что более 1800 морфологических, биохимических и других признаков человека наследуется по законам Менделя. Например, тёмная окраска кожи и волос доминирует над светлой; пониженная активность или отсутствие некоторых ферментов определяется рецессивными генами, а рост, вес, уровень интеллекта и ряд других признаков —«полимерными» генами. Многие признаки и болезни человека, наследующиеся сцепленно с полом, обусловлены генами, локализованными в Х- или Y-xpomocome. Таких генов известно около 120. К ним относятся гены гемофилии А и В, недостаточности фермента глюкозо-6-фосфатдегидрогеназы, цветовой слепоты и другие.
Методы исследования

Другой метод — близнецовый. Однояйцевые близнецы (ОБ) развиваются из одной яйцеклетки, оплодотворённой одним спермием; поэтому их генотип идентичен. Разнояйцевые близнецы (РБ) развиваются из двух и более яйцеклеток, оплодотворённых разными спермиями; поэтому их генотипы различаются так же, как у братьев и сестёр (сибсов). Сравнение внутрипарных различий между ОБ и РБ позволяет судить об относительном значении наследственности и среды в определении свойств человеческого организма.

В близнецовых исследованиях особенно важен показатель конкордантности, выражающий (в %) вероятность обладания данным признаком одним из членов пары ОБ или РБ, если его имеет другой член пары. Если признак детерминирован преимущественно наследственными факторами, то процент конкордантности намного выше у ОБ, чем у РБ. Например, конкордантность по группам крови, которые детерминированы только генетически, у ОБ равна 100 %. При шизофрении конкордантность у ОБ достигает 67 %, в то время как у РБ — 12,1 %; при врождённом слабоумии (олигофрении) — 94,5 % и 42,6 % соответственно. Подобные сравнения проведены в отношении ряда заболеваний. Т. о., исследования близнецов показывают, что вклад наследственности и среды в развитие самых разнообразных признаков различен и признаки развиваются в результате взаимодействия генотипа и внешней среды. Одни признаки обусловлены преимущественно генотипом, при формировании др. признаков генотип выступает в качестве предрасполагающего фактора (или фактора, лимитирующего норму реакции организма на действия внешней среды).

В отличие от популяций других видов популяция человека - объект действия и продукт не только естественноисторического, но и общественно-исторического процесса. Воспроизводство генов человека, будучи, с одной стороны, сугубо биологическим процессом, с другой - социально обусловлено и неотделимо от демографического развития и воспроизводства народонаселения. Передача генетической информации в поколениях, её распределение в пространстве расселения населения, изменение в ходе миграций, переселений, взаимодействий населения с окружающей средой - все эти движения генетического материала у человека связаны с демографическими процессами. Значит, популяционную генетику человека можно рассматривать как демографическую генетику, т. е. область взаимодействия генетики и демографии, исследующую генетические последствия демографических процессов.

Генофонд популяции, представленный в каждом поколении разнообразными генотипами, не остаётся постоянным во времени, т. к. благодаря дифференциальной рождаемости, смертности и миграции носители генов одного поколения в разной степени передают свои гены новым поколениям. Изменение популяционного генофонда, вызванное неодинаковым участием носителей разных генов в процессе воспроизводства, считается в общей теории популяционной генетики основным проявлением естественного отбора, который меняет структуру генофонда в сторону большего соответствия условиям среды.
Исследования в области Генетики человека продемонстрировали наличие естественного отбора в человеческих популяциях. Однако отбор у человека приобретает специфические черты: он интенсивно действует только на эмбриональной стадии (т. н. самопроизвольные аборты — отражение такого отбора). Отбор в человеческом обществе осуществляется посредством дифференциальной брачности и плодовитости, то есть в результате взаимодействия социальных и биологических факторов. Мутационный процесс и отбор обусловливают огромное разнообразие (полиморфизм) по ряду признаков, присущее человеку, что делает его с биологической точки зрения необычайно пластичным и приспособленным видом.
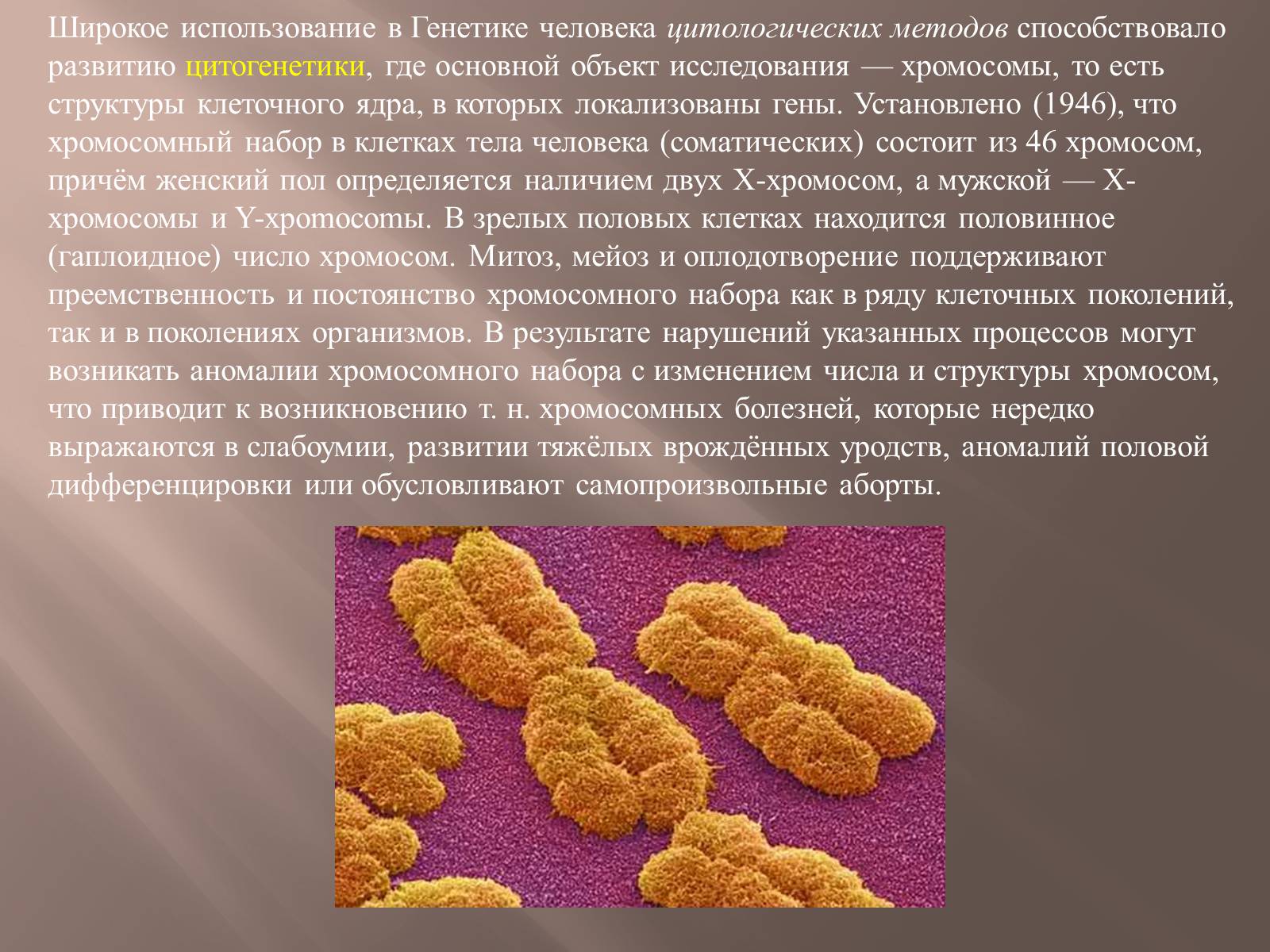
Широкое использование в Генетике человека цитологических методов способствовало развитию цитогенетики, где основной объект исследования — хромосомы, то есть структуры клеточного ядра, в которых локализованы гены. Установлено (1946), что хромосомный набор в клетках тела человека (соматических) состоит из 46 хромосом, причём женский пол определяется наличием двух Х-хромосом, а мужской — Х-хромосомы и Y-xpomocomы. В зрелых половых клетках находится половинное (гаплоидное) число хромосом. Митоз, мейоз и оплодотворение поддерживают преемственность и постоянство хромосомного набора как в ряду клеточных поколений, так и в поколениях организмов. В результате нарушений указанных процессов могут возникать аномалии хромосомного набора с изменением числа и структуры хромосом, что приводит к возникновению т. н. хромосомных болезней, которые нередко выражаются в слабоумии, развитии тяжёлых врождённых уродств, аномалий половой дифференцировки или обусловливают самопроизвольные аборты.
Успехи в развитии Генетики человека сделали возможными предупреждение и лечение наследственных заболеваний. Один из эффективных методов их предупреждения — медико-генетическое консультирование с предсказанием риска появления больного в потомстве лиц, страдающих данным заболеванием или имеющих больного родственника. Достижения биохимической Генетики человека раскрыли первопричину (молекулярный механизм) многих наследственно обусловленных дефектов, аномалий обмена веществ, что способствовало разработке методов экспресс-диагностики, позволяющих быстро и рано выявлять больных, и лечения многих прежде неизлечимых наследственных болезней..

Чаще всего лечение состоит во введении в организм веществ, не образующихся в нём вследствие генетического дефекта, или в составлении специальных диет, из которых устранены вещества, оказывающие токсическое действие на организм в результате наследственно обусловленной неспособности к их расщеплению. Многие генетические дефекты исправляются с помощью своевременного хирургического вмешательства или педагогической коррекции. Практические мероприятия, направленные на поддержание наследственного здоровья человека, на охрану генофонда человечества, осуществляются через систему медико-генетических консультаций

Их основная цель — информировать заинтересованных лиц о вероятности риска появления в потомстве больных. К медико-генетическим мероприятиям относится также пропаганда генетических знаний среди населения, так как это способствует более ответственному подходу к деторождению. Медико-генетическая консультация воздерживается от мер принудительного или поощрительного характера в вопросах деторождения или вступления в брак, принимая на себя лишь функцию информации. Большое значение имеет система мер, направленных на создание наилучших условий для проявления положительных наследственных задатков и предотвращение вредных воздействий среды на наследственность человека.

Диагностика пороков развития во время беременности
Существует такое понятие, как группы генетического риска. В эти группы входят:
- супружеские пары, имеющие наследственные семейные заболевания;
- кровнородственные браки;
- женщины с неблагоприятным анамнезом: имеющие повторные выкидыши, рождение мёртвого ребёнка, бесплодие без установленной медицинской причины;
- воздействие на будущих родителей неблагоприятных факторов: радиации, длительный контакт с вредными химическими веществами, употребление в период зачатия лекарств с тератогенным, т.е. вызывающими уродства плода, действием;
- женщинам моложе 18 и старше 35 и мужчинам после 40 лет, т.к. в этом возрасте риск мутаций в генах возрастает.
Таким образом, практически каждая вторая пара (все чаще женщины рожают после 35, врачи ставят диагнозы бесплодия, а первые беременности заканчиваются выкидышами) должна при планировании беременности пройти консультацию генетика.

Когда необходима консультация генетика на ранних сроках беременностиРанние сроки беременности - наиболее важный и ранимый период формирования плода. Различные неблагоприятные ситуации потенциально могут нарушить развитие органов будущего ребенка. Пациенток волнует, как отразится на развитии ребенка и не надо ли сделать аборт, если они по неосторожности в ранние сроки беременности:
- заболели гриппом, ОРВИ, краснухой, ветряной оспой, герпесом , гепатитом, ВИЧ-инфицированы и пр.
- принимали лекарственные препараты, в аннотации которых указано "противопоказаны при беременности";
- принимали алкоголь, наркотики, курили ;
- лечили зубы с рентгенологическим обследованием, делали флюорографию;
- загорали, ездили верхом, занимались альпинизмом, дайвингом, красили волосы, делали пирсинг и т.п.

Лабораторная диагностика пороков развития во время беременности
В распоряжении акушеров-гинекологов и генетиков множество диагностических методов, позволяющих с большой вероятностью судить о наличии пороков развития ещё тогда, когда ребёнок находится в утробе матери. Шансы на точность увеличиваются, благодаря совершенствованию ультразвуковой техники и лабораторной диагностики. А в последние годы всё шире и шире используются скрининговые методы исследования. Скрининг - это массовое "просеивающее" исследование. Оно проводится всем беременным для выявления группы риска. Почему оно проводится всем? Потому что статистика показывает, что среди матерей, родивших детей с болезнью Дауна, только 46% были старше 35 лет. И только 2,8% имели в анамнезе рождение детей с хромосомными заболеваниями или с пороками развития. Это ещё раз доказывает, что хромосомная патология - это удел не столько пациенток группы риска, сколько молодых неотягощённых семей, не имеющих каких-либо заболеваний.
К скрининговым методам относятся определение биохимических маркёров (БМ) в сыворотке крови матери и УЗИ плода. Такими БМ в первом триместре являются связанный с беременностью плазменный протеин А (ПАПП-А) и хорионический гонадотропин человека (ХГЧ). Во втором триместре такими БМ являются альфа-фетопротеин (АФП), ХГЧ и эстриол. В первом триместре исследование БМ производится с 8 до 12-13 недель беременности (ранний пренатальный скрининг), во втором - с 16 до 20 недель беременности (поздний пренатальный скрининг или тройной тест). АФП - это основной компонент крови формирующегося плода. Этот белок вырабатывается печенью плода, выделяется с мочой в полость плодного яйца, всасывается через плодовые оболочки и попадает в кровь матери. Исследуя кровь из вены матери, можно судить о его количестве. Значимым для диагностики является увеличение или снижение количества АФП в 2,5 и более раз по сравнению с нормой. Так, например, при анэнцефалии (отсутствии головного мозга) этот показатель увеличивается в 7 раз!

ХГЧ - это белок, вырабатываемый клетками хориона, т.е. оболочкой плодного яйца. Он вырабатывается в организме женщин с 10-12-го дня после зачатия. Именно его определение позволяет подтвердить наступившую беременность с помощью теста в домашних условиях. Реакция, происходящая на полоске теста, является качественной, т.е. говорит о наличии или отсутствии этого гормона. Количественное его определение позволяет судить о течении беременности: например, при внематочной или неразвивающейся беременности темпы нарастания ХГЧ не соответствуют норме. Также изменение этого гормона может свидетельствовать о хромосомной патологии плода

Но изменение уровня биохимических маркёров (БМ) не обязательно говорит о патологии плода. Он может меняться при различных акушерских ситуациях и заболеваниях матери. Например, количество (БМ) может снижаться у беременных с избыточной массой тела, у курящих женщин, больных сахарным диабетом, при плацентарной недостаточности. При гормональном лечении во время беременности, после ЭКО, беременности двойней уровень БМ может повышаться. Также изменение уровня может быть при угрозе выкидыша и низком расположении плаценты. Прием гормональных препаратов (дюфастон, утрожестан, дексометазон, метипред), спазмолитиков (но-шпа, свечи с папаверином и др.) также оказывает влияние на уровень БМ. И даже расовая принадлежность может влиять на количество БМ.
Показатели БМ очень часто выражаются в МоМ. Нормальные значения уровней БМ находятся в пределах 0,5-2,0 МоМ. Индивидуальный риск рождения ребёнка с хромосомной патологией рассчитывается с помощью компьютерной программы с учётом срока беременности, возраста пациентки и факторов, которые могут изменить уровень биохимических маркёров.
Важным при этом является пороговое значение. Этот порог - 1/250 означает, что среди 250 женщин с одинаковыми данными имеется 1 с пороком развития плода, а остальные 249 женщин имеют здоровых малышей. Этот порог разделит всех беременных на 2 группы: с высоким риском (от 1/10 до 1/249) и низким (1/251 и далее). Высокий риск ещё не означает, что у вашего малыша имеются те или иные заболевания. Это означает необходимость дальнейшего обследования.
Следует отметить, что существует группа риска, о которой было сказано выше, которой показана консультация генетика, несмотря на хорошие показатели пренатального скрининга.
Ранняя пренатальная диагностика пороков развития плода во время беременности
Ранняя пренатальная диагностика (двойной тест) имеет преимущества по сравнению с её проведением во втором триместре, т.к. при выявлении грубой генетической патологии родители могут принять решение о прерывании беременности до 12 недель беременности, а в случае незначительных отклонений - повторить пренатальный скрининг (тройной тест) с 16 недели до 20 недели беременности, чтобы подтвердить или опровергнуть эти отклонения.
В некоторых учреждениях исследуют только АФП и ХГЧ, т.е. двойной тест. Хочется подчеркнуть, что диагностическая ценность такого исследования снижается.
Неотъемлемой частью пренатальной диагностики является УЗИ, которое обладает высокой информативностью и безопасностью. В качестве скринингового его следует использовать в 10-14 и в 20-24 недели беременности. В 10-14 недель можно выявить грубые пороки развития плода и измерить толщину воротникового пространства (ТВП). При ТВП 3 мм и более, в 30% случаев обнаруживаются хромосомные поломки и пороки развития плода.

УЗИ в 20-24 недели беременности позволяет исключить более мелкие пороки развития и отклонения в строении тех или иных органов.
Таким образом, только сочетание 2-х методов (УЗИ и исследование биохимических маркёров) поможет врачу своевременно поставить правильный диагноз и направить пациентку на консультацию генетика, который определяет необходимость проведения инвазивных (т.е. внутриматочных) методов, являющихся завершающими этапами медико-генетического обследования.

Инвазивные методы диагностики пороков развития во время беременности
К ним относятся биопсия хориона, амниоцентез, плацентоцентез и кордоцентез. Все эти методы позволяют исключить (или подтвердить) хромосомные заболевания плода.
Биопсия хориона - это забор части клеток хориона (оболочки плодного яйца). Проводится на сроке 11-12 недель беременности.
Плацентоцентез - это взятие для исследования частиц плаценты. Проводится в более поздние сроки - с 12 до 22-х недель беременности.
Амниоцентез - это прокол передней брюшной стенки, матки и забор околоплодной жидкости. Проводится в 15-16 недель беременности.
Кордоцентез - забор крови плода из пуповины. Это исследование проводится после 20 недель беременности.

Все эти процедуры проводятся с соответствующим обезболиванием, под контролем УЗИ и при наличии очень строгих показаний. Без достаточно веских показаний эти процедуры не выполняются.
Итак, главной задачей медико-генетического обследования во время беременности является выявление хромосомной патологии или пороков развития плода. Это помогает определиться с дальнейшей тактикой и врачу, и будущим родителям.
В генетике есть понятие "общепопуляционный риск". Этот риск - самое лучшее, что может сказать генетик-консультант на приеме. Таким общим риском врожденной или наследственной патологии у плода сопровождается беременность у среднестатистической супружеской пары, без отягощенного наследственного анамнеза, с обычным уровнем здоровья. Величина общепопуляционного риска не превышает 5 процентов.

Генетика человека представляет собой естественнонаучную основу борьбы с расизмом, убедительно показывая, что расы — это формы адаптации человека к конкретным условиям среды (климатическим и иным), что они отличаются друг от друга не наличием «хороших» или «плохих» генов, а частотой распространения обычных генов, свойственных всем расам. Генетика человека показывает, что все расы равноценны (но не одинаковы) с биологической точки зрения и обладают равными возможностями для развития, определяемого не генетическими, а социально-историческими условиями. Констатация биологических наследственных различий между отдельными людьми или расами не может служить основанием для каких-либо выводов морального, юридического или социального порядка, ущемляющих права этих людей или рас.